Мартин Миддеке, Эдита Поспишил, Клаус Фелькер «СНИЖЕНИЕ ДАВЛЕНИЯ БЕЗ ЛЕКАРСТВ»
Причины и последствия повышения артериального давления

Причин возникновения повышенного артериального давления очень много. Последствия же всегда одинаковы: это прежде всего нарушения сердечного кровообращения и связанные с ним поражения сосудов и отдельных органов. Знание причинно-следственной связи является основной предпосылкой для успешного предупреждения и лечения гипертонии. Само по себе повышенное артериальное давление не болезненно, и только его последствия вызывают жалобы и в значительной мере приводят к существенному ухудшению качества жизни.
Высокое артериальное давление встречается очень часто. В Германии, как и в других промышленно развитых странах, каждый пятый взрослый болен гипертонией. Высокое давление оказывается наиболее частой причиной инвалидности и смерти: около 40 % всех случаев смерти до 65-летнего возраста — последствия повышенного давления. Более того, оказывается, что чем выше возраст рассматриваемой группы, тем больше в ней количество гипертоников (см. рис. 1).
Рис. 1: Распространенность гипертонии в зависимости от возраста
Во всем мире среди патологических факторов, приводящих к заболеванию и смерти, повышенное артериальное давление стоит на третьем месте после курения и неправильного питания. Высокое артериальное давление является самым частым и существенным фактором риска возникновения инсульта и сердечной недостаточности. К другим опасным последствиям гипертонии относятся инфаркт миокарда, отказ почек, а также тяжелые нарушения кровообращения (см. рис. 2).

Рис. 2: Причины смерти — последствия гипертонии
Отсутствие своевременного лечения гипертонии значительно сохраняет срок жизни: например, если тридцатипятилетний мужчина с давлением 150/100 длительное время остается без лечения, то ожидаемая средняя продолжительность жизни снижается на 16,5 лет — с 76,5 лет до 60 лет. Благодаря нормализации артериального давления ожидаемая продолжительность жизни может быть увеличена или нормализована, а негативные последствия для органов и систем могут быть предотвращены или уменьшены.
Только своевременное и правильное лечение защищает от последствий гипертонии. Благодаря постоянному снижению повышенного артериального давления, риск инсульта, сердечной недостаточности или отказа почек может быть снижен. Этот эффект не зависит от возраста. Успех терапии, направленной на понижение давления, в пожилом возрасте оказывается еще более значительным. Целью каждого метода лечения гипертонии, медикаментозного или иного, является нормализация артериального давления как предпосылки к минимизации дальнейших деструктивных последствий для здоровья и увеличения предполагаемой продолжительности жизни. Терапия, направленная на снижение высокого артериального давления, является одним из самых успешных превентивных и терапевтических мероприятий в современной медицине. Приносимая польза намного превосходит ту, которую можно достичь, например, с помощью снижающей холестерин-терапии. Однако, к сожалению, все еще слишком мало гипертоников излечиваются окончательно. Только у 25 % пациентов, прошедших курс лечения, артериальное давление полностью нормализуется.
Но значительно хуже, что около 30 % больных с высоким давлением даже не подозревают о своем заболевании, так как никогда не измеряли давление. Только в одной Германии таких больных около 5 миллионов человек, в основном людей средних лет и молодых.
Высокое артериальное давление не причиняет боли; у нас нет ощущений, с помощью которых его можно почувствовать. Поэтому для каждого из нас важно при случае измерять артериальное давление. Только так можно обнаружить «скрытого гипертоника». Гипертонию называют также тихим убийцей, потому что она может, оставаясь долгое время незамеченной, внезапно привести к тяжелым последствиям (инсульту, инфаркту миокарда).
Нарушения сердечного кровообращения являются причиной более чем 50 % смертей и все еще возглавляют статистику смертности. Наряду с гипертонией имеется ряд других факторов, увеличивающих риск возникновения нарушений сердечного кровообращения: например, мужчины вообще более подвержены этому риску, чем женщины. Кроме пола, имеет значение также семейный анамнез: в некоторых семьях инфаркты миокарда и инсульты учащаются (см. рис. 3).
Рис. 3: Факторы, вызывающие нарушения коронарного кровообращения. Эти факторы могут быть устранены
В развитых странах около 15–20 % взрослого населения имеют повышенное давление. У мужчин гипертония встречается намного чаще, чем у женщин. Разумеется, это относится к женщинам, не достигшим климакса. В менопаузе высокое давление встречается у женщин даже чаще, чем у мужчин. Вероятно, женские половые гормоны обеспечивают защиту от гипертонии и нарушений сердечного кровообращения.
Табл 1: Факторы риска при заболеваниях сердечного кровообращения
Фактор риска ∙ Заболевание ∙ Примечания
пол ∙ сердечное кровообращение ∙ мужчины примерно до 55 лет более подвержены, чем женщины
наследственность ∙ коронарное кровообращение ∙ наследственные заболевания (инфаркт миокарда, инсульт, гипертония, диабет)
гипертония ∙ инсульт, слабость сердечной мышцы, инфаркт миокарда, отказ почек ∙ гипертония встречается у женщин до климакса реже, после — чаще
курение ∙ инфаркт миокарда, инсульт, атеросклероз (например, осложнения на сосуды ног) ∙ курение особенно опасно, если сопровождает другие факторы риска
нарушение липидного обмена (особенно повышенный холестерин) ∙ инфаркт миокарда, инсульт, атеросклероз ∙ чаще всего обусловлены лишним весом и недостатком активности, а также наследуются
избыточный вес, ожирение ∙ гипертония, диабет, нарушение жирового обмена ∙ определение избыточного веса
контрацептивы ∙ закупоривание сосудов (эмболия, тромбоз) ∙ особо подвержены курящие женщины в возрасте до 30 лет, использование оральных контрацептивов может привести к гипертонии
стресс ∙ высокое давление, сердечные заболевания ∙ стресс не поддается прямому измерению
гиподинамия ∙ диабет, лишний вес, гипертония ∙ защитным фактором является спорт
Артериальное давление — это давление, которое оказывает кровь на стенки кровеносных сосудов. В наибольшей степени оно зависит от двух факторов: от силы или давления, с которым наше сердце выталкивает кровь в артерии, и от эластичности и диаметра сосудов.
При измерении артериального давления проверяют два параметра: во-первых, максимальное давление во время сокращения сердца или сердечного выброса (систолическое) и, во-вторых, более низкое давление во время фазы заполнения сердца (диастолическое). Само артериальное давление указывается в миллиметрах ртутного столба (мм рт. ст.). Результат измерения 120/80 мм рт. ст. означает, что верхний (систолический) параметр измерения давления поднимает колонку ртути на 120 мм. нижний (диастолический) параметр измерения соответствует колонке ртути на высоте 80 мм.

Рис. 4: Систолическое и диастолическое давление и фазы сердечной деятельности
Насколько просто звучит этот вопрос, настолько же сложно однозначно на него ответить. При этом следует учитывать, что как предельная величина, которая отграничивает нормальное артериальное давление от повышенного, так и терапевтические нормы в настоящее время являются более низкими, чем еще два года назад. Ясно также, что индивидуальное решение по поводу лечения гипертонии зависит не только от результатов измерения артериального давления, но и от состояния здоровья пациента.
До сих пор широко распространено мнение о том, что «средняя норма» систолического артериального давления, которая определяет верхнюю норму и поднимается с увеличением возраста, может быть рассчитана по правилу «100 + возраст (количество лет)». Это правило совершенно ошибочно.
Кроме того, долгое время общепринятая граница между нормальным и повышенным артериальным давлением приходилась на значениях 160/95 мм рт. ст. Различные структуры, в том числе Всемирная организация здравоохранения (ВОЗ), а также Немецкая и Американская лиги исследования гипертонии в последнее время снова снизили среднюю норму.
Сегодня «проявления гипертонии», как называют медики повышенное артериальное давление, определяется следующим образом: систолическое артериальное давление — от 140 мм рт. ст. и выше, в то время как диастолическое артериальное давление — от 90 мм рт. ст. и выше, или один из двух показателей выше нормы. При этом предполагается, что показатели измеряются неоднократно в различные дни при нормальных условиях в физически и психически спокойном состоянии.
Это определение справедливо без ограничений по возрасту (18–80 лег) для молодых людей в той же степени, что и для людей в возрасте. Так называемая граничная область со значением систолического артериального давления между 140 и 159 мм рт. ст. и диастолического между 90 и 94 мм рт. ст. больше не рассматривается как «пограничная зона», а однозначно считается гипертонической. Это также означает, что артериальное давление, начиная с показателей 140/90 мм рт. ст., требует лечения. Впрочем, существуют разные комбинации систолической и/или диастолической гипертонии. Чистая систолическая гипертония встречается чаще в пожилом возрасте, и именно систолическое артериальное давление с возрастом постоянно растет. Например, давление 170/80 чаще всего можно встретить в пожилом возрасте. У молодых гипертоников поначалу может возникнуть повышение только диастолического давления, например, у 38-летнего человека давление 135/105 мм рт. ст. Очевидно, что комбинация систолической и дистолической гипертонии, например 165/105 мм рт. ст., является возможной и частой.
Как вообще подходить к этим рекомендациям и почему не так прост разграничить нормальное и повышенное артериальное давление?
Артериальное давление (систолическое и диастолическое) и риск возможных осложнений, которые развиваются при длительно повышенном давлении, коррелируют между собой. Так говорят ученые, понимая под этим следующее: чем выше артериальное давление, тем выше риск развития осложнений и тем более срочно необходимой, но и более успешной является терапия. Кроме того, это отношение является линейным и непрерывным, т. е. между нормальным и повышенным артериальным давлением не существует фиксированной границы, за которой начинается развитие осложнений. Фактически эта граница подвижна, и любое определение гипертонии на самом деле является произвольным.
Все же на основе данных, полученных в больших исследованиях и опытах, можно сделать ряд относительно точных утверждений по поводу «средней нормы» и «желательного артериального давления». Результаты современных работ выявили пограничные значения.
Разработанные в наше время методы лечения гипертонии являются важными достижениями современной медицины. Это касается как предупреждения последствий, связанных с гипертонией, так и лечения осложнений, уже возникших из-за нее, таких как инсульт, инфаркт миокарда, сердечная и почечная недостаточность.
В частности, благодаря новым исследованиям, получены несомненные подтверждения, что:
1. снижение повышенного давления для пациентов всех возрастов, в частности пожилого возраста, является не только возможным, но и успешно достижимым;
2. артериальное давление должно поддерживаться по возможности на низком уровне.
Установленные Немецкой лигой гипертонии предельные значения для нормального состояния приведены в табл. 2.

Давление, превышающее приведенные в таблице значения, расценивается как высокое. Вообще, значения артериального давления должны подтверждаться посредством многоразовых измерений (по 3 измерения в два разных дня недели). Однако при чрезмерно повышенных показателях приступать к лечению необходимо немедленно (см. табл. 3).
Табл. 3: Артериальное давление при измерении впервые
систолическое (мм рт. ст.) ∙ диастолическое (мм рт. ст.)
до 130 ∙ до 85 — К. через 2 года
130-139 ∙ 85–89 — К. через год
140-159 ∙ 90–99 — К. и Л не позже, чем через 2 месяца
160-179 ∙100–109 — К. и Л. не позже, чем через 1 месяц
180-209 ∙ 110–119 — К. и Л. не позже, чем через неделю
К = контроль; Л = лечение
Оптимальным артериальным давлением сегодня вне зависимости от возраста считается значение ниже 120/80 мм рт. ст. Нормальным также является давление ниже 130/85 мм рт. ст. Из табл. 3 можно узнать, при каких значениях артериального давления за ним необходимо следить или применить лечение.
Значения, попадающие в область 130–139/85-89 мм рт. ст., на сегодняшний день считаются нормально высокими. Таким образом, становится понятным плавный переход от нормальных значений к граничному давлению, пока в пределах нормы, или к повышенному нормальному артериальному давлению. При наличии высокого, но еще в пределах нормы давлении необходимо повторять измерения не реже одного раза в год.
Пациентам с сахарным диабетом или с осложнениями, связанными с гипертонией (инсультом, сердечной или почечной недостаточностью), необходимо особенно тщательно следить за показателями давления, т. е. постоянно поддерживать их на нормальном уровне. В отдельных случаях такие пациенты должны начинать лечение при значениях 130/85 мм рт. ст. Такие рекомендации дают, например, диабетикам, имеющим редкие и периодические повышения в целом нормального давления — 120/80 мм рт. ст. и ниже. Все эти предварительные рекомендации относятся к измерению давления во время посещений врача. Это так называемые разовые измерения артериального давления.
«Доктор, у меня давление скачет» — одна из самых частых жалоб, с которыми обращаются к врачу. Фактически артериальное давление — это очень изменчивое и динамическое состояние. Оно постоянно колеблется. Наиболее низко оно тогда, когда мы спим или спокойны. Оно растет, когда мы волнуемся или физически перегружены. Поэтому давление необходимо измерять при определенных условиях, по возможности часто, чтобы удостовериться в диагнозе.
Рис 5: Нормальный дневной и ночной профиль артериального давления и частоты сердечных сокращений у человека с нормальным давлением. Колебания давления и пульса нормальные (в зависимости от фазы активности или пассивности). Измерение проводилось в течение 24 часов амбулаторно с помощью небольшого аппарата
Большое значение для этого имеет постоянное амбулаторное и самостоятельное измерение давления. При амбулаторном измерении давления пациент в течение дня носит на теле аппарат, который на протяжении 24 часов через короткие промежутки времени автоматические измеряет и записывает показатели артериального давления. Самостоятельное измерение давления проводится иначе. Как следует из названия, пациент проводит эту процедуру в определенное время ежедневно или несколько раз в течение суток.
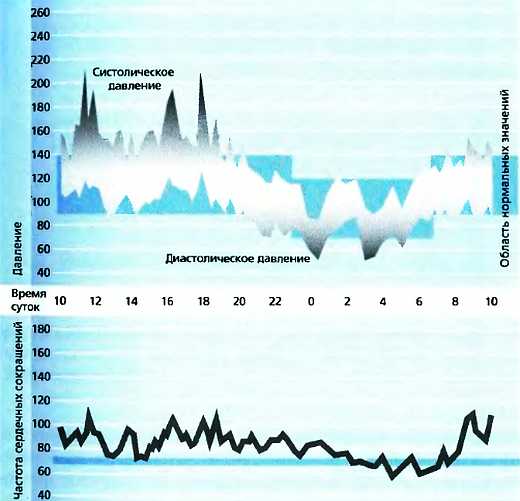
Рис. 6: Особенности проявления систолической/диастолической гипертонии в дневное время с отдельными повышениями давления. Полученные дневные/ночные ритмы свидетельствуют, что ночью давление снижается. Примечателен резкий подъем артериального давления и пульса рано утром (примерно с 6 часов). Пульс в течение дня также в целом повышается

Рис. 7: Систолическая гипертония (типична в пожилом возрасте) с обращенным ритмом артериального давления при более высоких показателях давления в ночное время, чем днем. Нормальный пульс в течение суток

Рис. 8: Систолическая гипертония, отчасти обусловленная стрессом во время долгого, напряженного управления автомобилем или при просмотре телевизора
При использовании этих двух методов все показатели артериального давления будут несколько ниже, чем при измерении у врача. Поэтому и средние нормы при таком измерении несколько ниже, чем при разовом контрольном измерении в клинике. Это значит, что в отличие от предельного значения 140/90 мм рт. ст., наблюдаемого во врачебной практике, в случаях самостоятельного и/или суточного измерения артериального давления предельным значением будет 135/85 мм рт. ст. (среднее значение всех измерений, проводимых в течение дня см. табл. 2).
Если артериальное давление повышено только на приеме у врача, а в других случаях оно оказывается нормальным, самостоятельное измерение давления может внести свой вклад в последующую диагностику. При этом после специального обучения под руководством врача или медсестры артериальное давление должно измеряться и записываться в течение недели два раза в день в одно и то же время в спокойном состоянии.
Постоянное измерение артериального давления в течение 24 часов на сегодняшний день является наиболее объективным контрольным методом. Кроме того, это самый надежный способ установить, насколько велико колебание давления в течение суток, действительно ли имеет место проявление гипертонии, и как изменяются дневные и ночные ритмы.
Колебания артериального давления в течение суток имеют характерный профиль. Так, во время пробуждения давление резко повышается и в течение утра продолжает расти. Сразу после обеда на протяжении примерно часа давление падает, чтобы далее к вечеру постепенно снова вырасти. Ночью артериальное давление существенно снижается по сравнению с дневным периодом и в течение 2–3 часов сна достигает наиболее низких значений. У гипертоников, как правило, профиль артериального давления напоминает профиль здоровых людей, однако в целом отличается более высокими максимальными значениями.
Конечно, существуют исключения. Так, встречается ритм с показателями артериального давления, более высокими ночью, чем днем, так сказать, «перевернутый с ног на голову» (рис. 7).
Такая ритмичность может остаться незамеченной пациентом. Только постоянное измерение в течение суток может выявить подобные отклонения. Такой нарушенный с точки зрения норм дня и ночи суточный ритм давления наблюдается чаще в пожилом возрасте у пациентов с нарушениями почечных функций, у диабетиков и при вторичных формах гипертонии. Так как высокое давление в ночное время связано с особым риском, лечение должно соответствовать индивидуальному ритму изменения артериального давления.
Артериальное давление колеблется в зависимости от физической нагрузки, а также от психических и эмоциональных факторов, и это нормально. Такие изменения артериального давления очень быстро проходят и являются предпосылкой к тому, чтобы мы вообще могли справляться с требованиями повседневной жизни. Таким образом, колебания давления в известных пределах являются нормальным явлением.
С ростом «цивилизованности» повышается чувствительность людей к погодным факторам: чем менее человек закален и в чем худшей форме находится, тем более восприимчивым он становится к погодным изменениям. При этом влияние погодных состояний на определенные функции и регуляцию часто оценивается неверно. Вопреки широко распространенному мнению, зимой артериальное давление выше, чем летом: в январе-феврале в среднем примерно на 5 мм рт. ст. в сравнении с летними месяцами.
Причина этого явления заключается в том, что охлаждение приводит к сужению сосудов и тем самым к повышению артериального давления. Это особенно заметно при внезапном резком похолодании, например, при погружении в бассейн сразу после выхода из сауны.
Влияние климата, будь то морской, равнинный или высокогорный, тоже часто переоценивается. Не существует такого климата, который бы идеально подходил или был неподходящим для гипертоника. Высокое давление встречается на побережье так же часто, как и на равнине или в горах. При смене места или климата важен период привыкания: на море или в горах нужно дать себе сначала несколько дней покоя и время для акклиматизации, и только потом увеличивать физическую активность.
Артериальное давление регулируется, кроме прочего, с помощью множества гормонов, воздействующих на деятельность вегетативной нервной системы. При гипертонии возникают нарушения в тончайших механизмах регуляции между гормональной и нервной системами, с одной стороны, и артериальным давлением — с другой. Для нарушения этой регуляции существует множество причин. Ниже мы рассмотрим факторы и механизмы, приводящие к повышению артериального давления.
• Первичные или эссенциальные факторы:
— наследственная предрасположенность или внешние факторы: 95%
— при этом избыточный вес, переживание стресса и т. д.: 60%
• Вторичные (симптоматические) факторы:
— заболевания почек, нарушения внутренней секреции, гормонального обмена, неправильное применение лекарственных препаратов: 5%
Примерно в 95 % случаев при повышенном артериальном давлении наблюдается первичная или эссенциальная гипертония. Многие весьма различные по своей природе факторы вносят свой вклад в повышение давления. В первую очередь, это наследственные факторы, а также факторы, связанные с индивидуальными особенностями, например, неправильное питание и избыточный вес, реакции на психосоциальные факторы и стресс, а также объективные факторы, шум, жара, загрязнение окружающей среды.
Высокое давление наследуется
В некоторых семьях высокое давление встречается чаще, чем обычно, особенно если один или оба родителя имеют гипертонию. На сегодняшний день считается, что примерно у 50 % гипертоников нарушения имеют наследственный характер. Уже в детском возрасте происходит тонкое нарушение регуляции, которое еще не может быть обозначено как повышенное артериальное давление. В ходе взросления это нарушение медленно развивается и под влиянием других факторов (избыточный вес, недостаток движения, избыточное потребление соли, стресс и т. д.) перерастает в серьезное заболевание. Больше всего проявлений гипертонии возникает в зрелом возрасте. Какое нарушение регуляции является врожденным, на сегодняшний день точно не известно, однако многое говорит о том, что это нарушение регуляции солевого обмена.

Рис. 9: Внутренние и внешние причины развития гипертонии
Контроль артериального давления у детей, родители которых страдают от гипертонии, полезен для того, чтобы иметь возможность своевременно зарегистрировать возникновение гипертонии. Это дает существенный шанс избежать развития заболевания:
• дети гипертоников должны следить за своим весом;
• дети гипертоников должны снизить употребление поваренной соли;
• дети гипертоников должны контролировать собственное артериальное давление.
Как и в случаях диабета, а также нарушений липидного обмена, избыточный вес является, пожалуй, наиболее важным и частым фактором гипертонии. Избыточный вес редко возникает как самостоятельное нарушение, т. е. не связанное с другими факторами риска и сопутствующими заболеваниями. Or ожирения страдает около 60 % всех гипертоников. Их избыточный вес является очевиднейшей причиной гипертонии. Для более точного объяснения индивидуального риска важен не столько сам вес, сколько так называемый индекс массы тела.
Индекс массы тела
Индекс массы тела рассчитывается как вес тела в килограммах, поделенный на квадрат длины тела (роста) в метрах, или по формуле:
Индекс массы тела = вес тела в килограммах / рост в метрах2
При помощи рис. 10 вы можете определить индекс массы тела без сложных расчетов. Индекс позволяет получить более индивидуальную оценку, чем вес и рост по отдельности. Представления об идеальном и нормальном весе устарели, а новые, согласно которым существует понятие «веса, при котором человек чувствует себя хорошо», не могут быть одобрены но медицинским соображениям.

Рис. 10: Номограмма. Чтобы определить ваш индекс массы тела, соедините прямой линией показатель, соответствующий вашему росту (на шкале 1), с показателем вашего веса (на шкале 2). На пересечении этой линии со шкалой 3 вы увидите показатель индекса массы тела. Если вы хотите дополнительно установить процентное количество жировой ткани, соедините показатель вашего индекса с цифрой, соответствующей возрасту на крайней правой шкале. Эта линия пересечет шкалу 4 в точке, приблизительно отражающей значение этого показателя (обратите внимание на различия показателей этой шкалы в зависимости от пола)
Полные люди, хорошо чувствующие себя при своем весе, но фактически больные, поскольку у них уже развилась гипертония или диабет, обязательно должны снижать свой вес.
Измерив свой индекс, нужно оценить его, ответив на вопрос, к какой области — нормальных, сниженных или повышенных значений он относится. Так как с увеличением возраста увеличиваются и значения индекса, из табл. 4 можно почерпнуть более точные значения этого показателя, учитывающие индивидуальный возраст.
Табл. 4: Индекс массы тела в зависимости от возраста
возраст ∙ сниженный индекс < ∙ нормальный индекс ∙ высокий индекс >
19-24 года ∙ 19 ∙ 19–24 ∙ 24
25-34 года ∙ 20 ∙ 20–25 ∙ 25
35-44 года ∙ 21 ∙ 21–26 ∙ 26
45-54 года ∙ 22 ∙ 22–27 ∙ 27
55-64 года ∙ 23 ∙ 23–28 ∙ 28
старше 65 лет ∙ 24 ∙ 24–29 ∙ 29
Об избыточном весе или ожирении мы говорим, когда индекс массы тела выше 30. Поэтому, начиная с 30, специалисты настоятельно рекомендуют снижение веса по медицинским показаниям.
Табл. 5: Доля жировых тканей (%)
возраст ∙ женщины ∙ мужчины
20-29 лет ∙ 11,8-19,9 ∙ 18,5-25,2
30-39 лет ∙ 15,3-22,1 ∙ 20,3-27,0
40-49 лет ∙ 18.0-24,0 ∙ 23,4-30,1
50-60 лет ∙ 19,8-25,6 ∙ 26,6-33,1
старше 60 лет ∙ 20,2-26,2 ∙ 27,4-34,0
средние значения: Доля жировой ткани в зависимости от возраста и пола (в %)
О женской модели распределения жировых тканей говорят при концентрации жировых тканей преимущественно в области бедер и, в меньшей степени, в области живота. Такая модель распределения, называемая также распределением жира в форме груши, связана с меньшим риском инфаркта, чем так называемое распределение в форме яблока, с концентрацией жира преимущественно в области живота (встречается в 85 % случаев у мужчин и только в 15 % у женщин). С помощью сантиметра можно просто различить благоприятное и неблагоприятное распределение жировых тканей: измеряют объем талии ниже реберной дуги, несколько выше пупка и объем бедер на высоте передних тазовых костей. Полученные данные необходимо соотнести друг с другом (разделить объем талии на объем бедер); нормальное значение для соотношения объемов талии и бедер (см/см) составляет для женщин менее 0,8. Для мужчин это значение должно быть не более 1.
У женщин ситуация повышенного риска диагностируется при превышении значения 0,8; у мужчин — с превышением коэффициента 1. Опасность такого превышения, безусловно, увеличивается с возрастом: в молодости у женщин более крутые бедра, чем у мужчин, и это нормально. Во время климакса у женщин часто происходит перераспределение жировых отложений от бедер к талии и животу, что имеет значительные последствия для обмена веществ, накопление жира в области живота свидетельствует о высоком уровне концентрации жиров в крови как у женщин, так и у мужчин. Следовательно, независимо от пола увеличение жировых отложений в области живота связано с риском повышения артериального давления, развития диабета и ишемической болезни сердца.
Уже во времена правления династии Мин (1368–1644) в Китае было известно, что соль делает сосуды жесткими. Избыток поваренной соли (натрия хлорида) приводит к увеличению массы крови (соль связывает жидкость в организме) и к сужению сосудов. Оба этих фактора, в свою очередь, повышают артериальное давление, поэтому избыток поваренной соли является распространенной причиной развития гипертонии. Эффект повышения артериального давления вызывается сочетанием обоих компонентов в составе поваренной соли, как натрия, так и хлора. Однако, исходя из практических соображений, принято ориентироваться на содержание натрия в продуктах питания и напитках.
Один грамм (1000 мг) поваренной соли содержит 400 мг натрия. В природе нет съедобного вещества, содержащего в 100 граммах столько натрия, сколько содержится в 1 грамме поваренной соли.
Мы потребляем в 3–5 раз больше соли в день, чем это необходимо для поддержания нормальных функций организма. В норме избыток соли выводится из организма через почки. Люди, чувствительные к соли, имеют дефект в системе ее выведения из организма, который не напрямую, а через нервные и гормональные механизмы приводит к возникновению гипертонии. Отсюда следует важная практическая рекомендация: гипертоники должны потреблять как можно меньше соли. Это касается и детей гипертоников, поэтому в профилактических целях необходимо исключить этот фактор, приводящий к развитию гипертонии. К сожалению, простого лабораторного оборудования все еще недостаточно для выявления людей, восприимчивых к соли. К их числу относятся, в первую очередь, гипертоники с наследственной гипертонией, родители которых уже страдали этим заболеванием.
Для всех гипертоников, находящихся на медикаментозном лечении, также полезно снижение потребления соли, так как почти все препараты, снижающие артериальное давление, в этом случае действуют лучше. Иначе говоря, избыток соли может существенно снизить эффект от гипотензивных препаратов, снижающих давление.
Мы со временем так привыкли к соленой пище, что наши вкусовые рецепторы притупились. Мы чаще всего на вкус не различаем, содержат ли продукты нормальное количество или слишком много соли.
Кофе, вопреки широко распространенному мнению, не приводит к повышению артериального давления. Хотя после употребления кофе наступает незначительное повышение артериального давления, этот эффект краток и неустойчив и поэтому не связан с риском. При регулярном употреблении кофе также не возникает устойчивого повышения давления, если, конечно, пить не более трех чашек в день. Превышение этого количества кофе, особенно в сочетании со стрессом и курением, пожалуй, вполне может повысить артериальное давление.
Алкоголь, напротив, оказывает большое влияние на артериальное давление. Хроническое превышение нормы потребления алкоголя может стать причиной тяжелой формы гипертонии. У таких пациентов сокращение потребления алкоголя или полный отказ от спиртного снижает давление и даже возвращает его к нормальным значениям. Но, в принципе, полная алкогольная абстиненция необходима только при алкогольной зависимости. В остальных случаях важно ограничить потребление алкоголя до минимального и разумного количества. Индивидуальная переносимость алкоголя может быть очень разной. Так же, как и с чувствительностью к соли, существуют чувствительные к алкоголю люди, организм которых переносит лишь его небольшое количество и раньше демонстрирует болезненные реакции. Женщины обычно переносят примерно на 1/3 меньшее количество алкоголя, чем мужчины. Последствия злоупотребления алкоголем затрагивают не только систему сердечного кровообращения, но и нервную систему, печень, обмен веществ, сексуальную функцию и многие другие системы организма.
Алкоголь высококалориен (1 г содержит 7 калорий) и поэтому может косвенным путем, в результате повышения массы тела стать причиной развития гипертонии. По крайней мере, более чем у половины гипертоников от 20 до 30 % избыточного количества потребляемых калорий поставляются алкоголем. Из этого следует, что существует прямое воздействие алкоголя на симпатическую нервную систему, приводящее к возникновению высокого давления.
Дневной максимум алкоголя
женщины — 20 г;
мужчины — 30 г
это примерно = 2–3 порции алкогольных напитков
20–25 г алкоголя соответствуют примерно:
1/4 литра вина или 1/2 литра пива или 2–3 порции (по 20 г) водки
Гипертоники, страдающие избыточным весом, и пациенты с плохо корректируемой гипертонией должны полностью отказаться от алкоголя. В остальных случаях алкоголь в разумных дозах не воспрещен.
Я алкоголик?
Алкоголики зависимы от алкоголя. Характерно, что эта зависимость длительное время не ощущается. Однако существуют показательные признаки алкогольной зависимости. Согласно данным американского исследователя А. Юинга, зависимость может быть выявлена с помощью ответов на следующие вопросы:
• Посещали ли вас когда-нибудь мысли, что вам нужно прекратить выпивать?
• Беспокоились ли вы когда-нибудь из-за чьей-либо критики по поводу вашей выпивки?
• Чувствовали ли вы когда-нибудь вину или дурное самочувствие из-за того, что выпили?
• Требовалось ли вам когда-нибудь уже с утра выпить что-то алкогольное, чтобы почувствовать себя в форме?
Если вы ответили положительно на два вопроса и более, вы попадаете в группу риска и должны поговорить об этом с врачом.
Если по утрам до того, как почистить зубы, вам плохо без алкоголя, то это следующий, еще более тяжелый признак чрезмерного и хронического употребления алкоголя. В этой ситуации стоит проконсультироваться в Обществе анонимных алкоголиков (или в соответствующей службе или лечебном учреждении).
Теперь уже нет сомнений в том, что психологические факторы играют большую роль при возникновении гипертонии. Особое положение в этом смысле занимают агрессия и страх. Имеются свидетельства того, что наибольшую роль у женщин играет фактор страха, а у мужчин — фактор агрессии. Оба фактора могут быть объединены под общим понятием стресса. Из-за первостепенного значения стрессовых факторов для развитая гипертонии, а также роли преодоления стресса в снижении повышенного артериального давления этой теме далее будет уделено повышенное внимание.
Что такое стресс?
Как бьется наше сердце, сокращаясь и расслабляясь, вся наша жизнь подчинена ритмичной смене дня и ночи, напряжения и расслабления, активности и покоя. Если эти ритмы находятся в равновесии и хорошо сбалансированы, мы здоровы. Стресс означает, что преобладает избыточное напряжение: когда слишком много работы, сложных проблем, перегрузок, когда накопилось переутомление и т. д. Если подобное воздействие продолжается в течение долгого времени (хронический стресс), это может привести к серьезным нарушениям здоровья. Основная проблема состоит в том, что стресс длительное время никак не ощущается и не может быть измерен врачом так же легко, как артериальное давление, уровень холестерина или сахара в крови.
Для выяснения степени воздействия стресса на организм и возможности его преодоления нужно определить это понятие. Необходимо различать факторы стресса и реакции на стресс.
Современные факторы стресса — это нехватка времени, спешка, семейные, профессиональные и финансовые проблемы, перегрузки и т. д. (см. табл. 6). В данном случае, речь идет о факторах, наступающих и влияющих на нас независимо от нашего желания. Однако существуют также факторы стресса, которые люди сами себе создают и за которые ответственны сами. Это, в первую очередь, неправильное планирование времени, чрезмерные требования к себе, переоценка собственных возможностей.
Табл. 6: Факторы стресса и реакции на стресс (примеры)
Факторы стресса ∙ Реакции на стресс и его последствия
агрессия ∙ головокружения
страх ∙ шум в ушах
нехватка времени ∙ повышение артериального давления
спешка ∙ гипертония
желание добиться результата «во что бы то ни стало» ∙ учащение пульса
перегрузки на работе ∙ сердцебиение
сменная работа ∙ мигрени
финансовые трудности ∙ головные боли
экзистенциальные страхи ∙ жалобы на живот
отсутствие работы (безработица) ∙ язва желудка
проблемы в семье ∙ нарушения сна
проблемы в браке ∙ депрессии
смерть близких ∙ мускульные зажимы
тяжелые заболевания в семье ∙ тяжесть в сердце/ инфаркты
боли/ болезни ∙ нервозность
Реакцией на стресс мы называем ответную реакцию нашего организма на фактор стресса
Реакция на стресс — это образ действия, с помощью которого наше тело реагирует на стрессорные факторы. Насколько различными могут быть факторы стресса, настолько же разнообразны индивидуальные реакции на них. Почему один человек, испытывающий хронические перенапряжения из-за трудностей в семье или на работе, заболевает язвой желудка, другой — мигренью, а третий — гипертонией, до конца неясно. Возможно, что для различных стрессовых реакций решающей является наследственная предрасположенность (склонность, врожденные особенности). При этом в первую очередь реагируют более слабые органы и системы, наиболее чувствительные к хроническому стрессу: у одних это желудок, у других — голова, у третьих — система кровообращения. Только так можно объяснить различные модели реакции на одинаковые стрессовые факторы. Особое «преимущество» боли (мигрень, боли в желудке или области сердца), появляющейся во время или после стрессовой ситуации, состоит в том, что пациенту легче вникнуть в суть причин ее появления.
Хуже приходится тому пациенту, который реагирует повышением давления, сужением сосудов, повышением сахара в крови или изменением ее свертываемости, так как эти последствия стресса не могут быть восприняты непосредственно — они не вызывают жалоб. Но эти скрытые изменения могут привести к серьезным нарушениям, вплоть до инфаркта. На сегодняшний день нет сомнений в том, что хронический стресс представляет собой важный фактор возникновения гипертонии. Однако на деле в современной медицине роль стресса в развитии патологического процесса явно недооценивается. Это парадоксальное явление связано с тем, что в повседневных условиях очень трудно выявить и оценить уровень стресса.
Нужен ли нам стресс?
Нередко можно услышать, что стресс необходим и является частью жизни. В известном смысле, это правильно, так как без «здоровых» реакций на стресс человечество бы не выжило. Наши предки миллионы лег зависели от быстроты реакции кровообращения. обмена веществ и свертываемости крови: нападение и бегство возможны только тогда, когда силы могут быть мгновенно мобилизованы. Для этого необходимо большое количество энергии, т. е. сахар, жир, а также кислород. Артериальное давление и пульс при этом должны рефлекторно усиливаться, чтобы снабжать мускулатуру питательными веществами и кислородом. Отсюда ясно, что все эти стрессовые реакции первоначально работали на жизнеобеспечение и вообще сделали возможным выживание.
Стрессовые реакции проявляются благодаря нервным импульсами гормонам стресса, наиболее важными из которых являются адреналин и кортизон, гормоны надпочечников. Адреналин при необходимости (для реакции бегства или на старте при беге на 100 метров) выделяется в достаточном количестве за десятую долю секунды. Без адреналина и кортизона человек XXI столетия не мог бы существовать. Вегетативная нервная система с помощью этих гормонов регулирует точнейшие механизмы реакций систем кровообращения, сердечно-сосудистой, обмена веществ, а также в иммунной системе.
* * *
Поведение типа А
Поведение типа А характеризуют следующие проявления:
Конкурентное поведение, спешка, честолюбие, нетерпеливость, соперничество, явная или подавленная агрессивность или враждебность, усилия, направленные на получение признания или вознаграждения со стороны окружающих.
В последнее десятилетие в медицинских дискуссиях роль поведения типа А в формировании заболеваний, связанных с сердечным кровообращением, считалась спорной. Однако, хотя поведение типа А у гипертоников и сердечников встречается чаще, чем у людей со здоровым сердцем и нормальным кровообращением, этот тип поведения не является самостоятельным фактором риска.
Поведение типа Б может быть охарактеризовано противоположными поведенческими проявлениями: покой, невозмутимость, расслабленность.
* * *
В каменном веке стрессовая реакция была жизненно важным процессом, который обеспечивал нашим предкам выживание, однако для современного человека за письменным столом подобная реакция может оказаться фатальной. Мы в сегодняшней ситуации реагируем точно так же, как и наши предки. Но условия изменились. Ключевое отличие состоит в том, что мы уже не нападаем и не спасаемся бегством, а в стрессовом состоянии сидим за письменным столом или лежим дома на диване. Если бы мы могли обратиться в бегство или атаковать, повышение давления и активизация обмена веществ были бы необходимы, а после выполнения функции они быстро и успешно возвращались бы в нормальное состояние. Наши современные факторы стресса обычно застают нас в состоянии физического покоя, например на рабочем месте, поэтому изменения, по-прежнему происходящие в организме: повышение артериального давления и содержания сахара в крови — совершенно бессмысленны.
Наша вегетативная нервная система не различает отдельные источники раздражения. Она всегда реагирует одинаково, будь то физическая опасность или психологический стресс. Повышенный уровень активации, компенсированный не естественным путем, т. е. не благодаря физической активности, держится много дольше и незаметно для нас разрушает сердце и сосуды. Отсюда легко представить, как хронический стресс может привести к гипертонии, действуя как фактор риска возникновения артериального склероза и инфаркта, и исходя из этого, подойти к рассмотрению более острого стресса как пускового механизма внезапного инфаркта.
Как уже было показано, в возникновении гипертонии участвует множество факторов. Не существует какого-либо одного типа гипертонической личности. Однако исследования свидетельствуют, что наряду с уже упоминавшимися особенностями поведения типа А (см. выше) могут быть рассмотрены другие известные личностные особенности гипертоников. Например, часть гипертоников чувствуют себя непривлекательными, нелюбимыми, неуважаемыми, не способными чего-то добиваться и критикуемыми за их работу. Это значительно ограничивает их чувство самооценки и возможность реализации своих жизненных целей. Поэтому гипертоники очень зависимы от собственного окружения и подчиняются его условиям. Это, в свою очередь, приводит к неспособности проявления агрессии. Внешне это проявляется в повышенном самоконтроле, преувеличенной любви к порядку, сдержанности, правдолюбии и неспособности к импульсивному, спонтанному поведению. Безусловно, это не значит, что гипертоникам рекомендуется быть неорганизованными и несдержанными. Все полезно в разумной мере.
Сами гипертоники из-за преувеличенной самокритичности описывают себя более негативно, чем на самом деле. Так рождается субъективная картина, не совпадающая с представлением, формирующимся о них у окружающих людей.
По характеру контактов и отказа от них гипертоники не отличаются от людей с нормальным давлением. Однако, поскольку у них чаще возникают депрессии и страхи, они часто ищут покровительственного отношения к себе со стороны окружающих.
Очерченная здесь довольно туманная психологическая картина, конечно, не распространяется в равной степени на всех гипертоников.
Некоторые причины позднего появления повышенного давления могут крыться в далеком прошлом человека. Душевные травмы и психологические проблемы в детстве, юношеском возрасте или во взрослый период прослеживаются у многих гипертоников. Долгое время эти события вытеснялись и успешно подавлялись. В какой-то момент по причине изношенности защитных механизмов или новых эмоциональных травм способность к подавлению этих воспоминаний ослабевает. Тогда давление может повыситься и даже спровоцировать кризис. При этом становится особенно необходимой мягкая и тактичная терапия.
К социальному контексту относятся главным образом семья, друзья и коллеги по работе. Здесь может быть множество факторов, вызывающих заболевание или благоприятствующих развитию гипертонии: трудности в личной или общественной жизни, конкуренция, нарушенные или разрушенные социальные условия. Неясно, однако, сказывается ли принадлежность к определенному социальному слою на состоянии артериального давления, или другие факторы оказываются более важными. В нашем обществе люди из «высших» слоев общества склонны к тому, чтобы переедать, употреблять сверх меры алкоголь и слишком мало двигаться. Эти факторы, вероятнее всего, сказываются на давлении сильнее, чем социальный статус как таковой. Постоянным тяжелым психологическим грузом может быть и расхождение между фактическим и желаемым социальным статусом, неудовлетворенность занимаемым положением в обществе, что в конечном итоге может привести к повышенному артериальному давлению как реакции на стресс.
Высокое артериальное давление следует понимать буквально
фактически у гипертоников кровь циркулирует в сосудах под постоянно высоким давлением. В конечном итоге, это означает, что человек в целом находится под высоким давлением, или, иными словами, давление на него велико.
Если бы возникшее повышенное давление удалось снизить или скомпенсировать, то, соответственно, удалось бы избежать и длительных периодов повышенного давления, т. е. самой гипертонии. Гипертоник обычно не находит способа снизить избыточное давление. Такое давление возникает либо из-за реагирования на внешние стрессовые факторы, либо из-за глубоких внутренних проблем, конфликтов и т. д., короче говоря, трудностей, которые прямо и непосредственно не могут быть вынесены вовне.
Здоровой реакцией было бы снижение поднимающегося давления через активное действие, т. с. через высказывание и спор. Гипертоник, напротив, «обращается в бегство», предпочитая пассивность, и это происходит даже тогда, когда он имеет возможность выразить свое состояние во внешнем действии. В результате предоставляемая повышенным давлением энергия не используется по назначению. Тот факт, что высокое давление непосредственно не ощущается, ставит гипертоника в гораздо более трудное и драматичное положение по сравнению, скажем, с пациентом с головными болями. Гипертоник не способен оценить свое физическое состояние и распознать опасную ситуацию и, соответственно, адекватно на нее отреагировать. Разумеется, было бы лучше не позволять давлению подняться. Трудность заключается в том, что «фильтр», который может отследить давление. Должен стать осознанным. О том, что это возможно и как это возможно, вы узнаете во второй главе этой книги.
Негативные факторы окружающей среды также могут сыграть свою роль в возникновении повышенного давления. Это факторы, на которые мы, как правило, или не можем повлиять вообще, или наши возможности значительно ограничены. Однако для изучения причин возникновения гипертонии важно рассмотреть и эти факторы.
Условия проживания, шум и жара
Такие факторы среды, как шум и жара, особенно неблагоприятно сказываются на артериальном давлении. Исследования показывают, что в районах с повышенным уличным шумом больше гипертоников, чем в более спокойных. К таким районам относятся, например, территории, расположенные в непосредственной близости от аэропортов. Слишком большая шумовая и тепловая нагрузка на рабочем месте также может привести к повышению артериального давления. Возможно, сюда же относится и большая вибрация (например, при работе с отбойным молотком).
Химическая нагрузка
Кадмий, свинец и таллий могут повысить артериальное давление. Исследования показывают, что в крови алкоголиков обнаружена более чем в два раза повышенная концентрация свинца, чем у обычного населения. Особенно подвержены заражению свинцом такие профессиональные группы, как художники и жестянщики. Острое повышение артериального давления наблюдалось и при отравлениях таллием. О постоянном воздействии таллия данных нет. Как и в случае со свинцом, длительное взаимодействие с кадмием также может привести к повышению артериального давления.
* * *
Высокое давление не причиняет боли!
Главная причина того, что высокое давление часто остается не узнанным, состоит в том, что оно не вызывает симптомов и жалоб. Лишь небольшая часть людей с гипертонией страдает от головных болей, головокружений, носовых кровотечений или болей в сердце. Большинство же гипертоников не жалуются на физические недомогания. Для многих из них высокое давление — скорее «стимулирующее средство», хотя получаемый краткосрочный эффект оплачивается гипертониками частым и быстрым утомлением.
Действительно, неприятные ощущения чаще встречаются на поздних стадиях заболевания, когда уже возникли органические осложнения (например, на сердце и почки) или в начале медикаментозного лечения гипертонии при неправильно подобранных препаратах или передозировке.
Высокое давление само по себе не причиняет боли. Поэтому гипертонику так трудно узнать, что его давление повышено. «Без болезненность» — главная проблема при постановке диагноза и лечении гипертонии.
Примерно у 5 % всех гипертоников причиной их повышенного давления является органическое заболевание или прием лекарственных средств. В этом случае принято говорить о вторичной гипертонии. Органические причины могут быть установлены при помощи соответствующего обследования (анализов крови и мочи, ультразвука и др.).
Чаще всего речь идет о заболеваниях почек, например воспалительных процессах или о сужении почечных артерий. Только 1–2 % гипертоников имеют гормональные расстройства. Чаще всего при этом речь идет о доброкачественных опухолях желез, которые в большом количестве продуцируют гормоны, повышающие высокое давление (например, при феохромоцитоме, синдроме Конна и гиперфункции паращитовидных желез). Гипертония может встречаться как при гипер-, так и при гипофункции щитовидной железы. Диагностика органических причин гипертонии важна, так как часто в ее основе лежит устранимая причина, и, например, операция делает не нужным пожизненный прием лекарств. У детей, кроме этого, могут наблюдаться специфические заболевания, приводящие к гипертонии.
На первом месте среди медикаментов, которые могут вызывать повышение давления, находятся контрацептивы, подавляющие овуляцию. Они являются достаточно частой причиной гипертонии у молодых женщин. Если у женщины в детородном возрасте давление повышено, стоит перейти к другому способу предохранения от беременности. Если причиной гипертонии действительно были контрацептивы, давление нормализуется в течение 2–3 месяцев после отмены препаратов. Если давление не снизилось, необходимо проверить другие причины.
Женские гормоны (эстрогены), которые используются в постклимактерический период для противодействия изменению минерального состава костей (остсопороза) или лечения климактерических недомоганий, в отличие от подавляющих овуляцию контрацептивов обычно не приводят к гипертонии.
Кортизон часто является жизненно необходимым медикаментом при тяжелой астме, ревматических или других хронических заболеваниях. Долгосрочная терапия кортизоном во многих случаях приводит к повышению артериального давления.
Фенацетин раньше входил в качестве составной части во многие обезболивающие препараты и при длительном приеме приводил к почечной недостаточности и высокому давлению. На самом деле, и другие обезболивающие препараты, особенно если они принимаются в форме комплексных многокомпонентных лекарственных средств, могут при длительном приеме также привести к почечной недостаточности.
Лакрица из-за содержащейся в ней глицерретиновой кислоты может приводить к повышению артериального давления. Правда, для этого регулярно нужно употреблять значительные количества лакрицы. Это касается также анисовой водки и жевательного табака.
Противоревматические средства, например индометацин и др., могут приводить к повышению артериального давления, ослаблять или блокировать действие снижающих давление препаратов, особенно мочегонных средств (диуретиков).
Антидепрессанты или сходные средства могут, отчасти на фоне употребления тирамин-содержащих пищевых продуктов (определенные сорта пива, бананы, дрожжи, куриная печень, красное вино и шоколад), вызвать повышение артериального давления. Гипертоникам, принимающим такие средства, следует обсудить это с врачом.
* * *
Курение и артериальное давление
Курение не приводит к повышению давления, но является сильным токсином для сосудов и самостоятельным фактором, увеличивающим риск возникновения инфаркта, закупорки сосудов (особенно в ногах) и сердечного приступа. Курильщики по большей части стройнее, чем некурящие, так как никотин активизирует обмен веществ и ведет к повышенному образованию гормонов стресса (катехоламинов). Увеличение веса, к которому приводит отказ от употребления никотина, не более, чем отговорка, связанная с установками курильщиков.
Если у курильщика высокое давление, это не удваивает риск возникновения инфаркта, а учетверяет его.
Поэтому последовательный отказ от курения является важнейшей сопутствующей мерой при лечении повышенного артериального давления.
Повышенное артериальное давление встречается у мужчин до 50 лет намного чаще, чем у женщин. После климакса высокое давление, наоборот, чаще встречается у женщин, чем у мужчин. Вообще, молодые женщины тоже подвергаются опасности, если они длительное время принимают контрацептивы, подавляющие овуляцию, и курят. Протвозачаточные средства такого типа являются наиболее часто встречающейся причиной возникновения гипертонии у молодых женщин. С наступлением климакса и особенно после него у многих женщин артериальное давление значительно повышается. Часто это сопровождается увеличением веса, увеличением показателей жиров и сахара в крови вплоть до возникновения диабета. Защитный фактор высокой концентрации женских половых гормонов в молодом возрасте ослабляется, а риск развития сердечно-сосудистых заболеваний в период климакса резко увеличивается. Частота гипертонии у них теперь выше, чем у мужчин того же возраста. Поэтому неудивительно, что женщины к 65 годам догоняют мужчин по частоте возникновения инфарктов.
Молодые гипертоники
Гипертония в детском и юношеском возрасте имеет далеко идущие последствия. Важно точно удостовериться, что диагноз «гипертония» у детей и подростков является правильным, т. е. убедиться в том, что давление высокое не только на приеме у врача (ситуативно повышенное давление), но и дома. У молодых гипертоников, прежде чем применять долгосрочную медикаментозную терапию, должны быть исключены все возможные устранимые причины (вторичная гипертония) и проведены соответствующие анализы. Высокое давление в юношеском возрасте не всегда может сохраняться в виде гипертонии: примерно в половине случаев артериальное давление снова нормализуется после пубертатного периода.
Таким образом, медикаментозное лечение следует рассматривать как последнее средство, а на передний план нужно выдвигать немедикаментозные способы снижения давления.
Детям из «гипертонических» семей (родители которых страдают от высокого давления) необходимо быть особенно внимательными к тому, чтобы поддерживать нормальный вес. так как именно он является наиболее важным фактором гипертонии. Для таких детей оправданно уменьшение количества поваренной соли и увеличение потребления калия в рационе.
Если возникшая в детском возрасте гипертония вызвана органическими причинами (например, заболеваниями почек), то, как правило, медикаментозного лечения не избежать.
Гипертония в среднем возрасте
Большинство пациентов, страдающих высоким давлением, — люди среднего возраста и часто должны рассчитывать на пожизненную терапию, выражающуюся в определении причин гипертонии и их устранении, в том числе и немедикаментозными средствами. Так как 85 % больных страдают мягкой формой гипертонии, задача нормализации артериального давления вовсе не является утопией.
Во взрослом возрасте многие факторы, вызывающие гипертонию, часто объединяются: физическая активность снижается («раньше надо было спортом заниматься»), к тому же человек начинает больше есть (увеличивается вес), растут повседневные нагрузки (стресс на работе, возможные семейные проблемы), появляются дополнительные заботы, связанные с финансами и уровнем жизни. Проявления гипертонии в зрелом возрасте закладываются еще в молодости.
Гипертония в пожилом возрасте
У жителей промышленно развитых стран артериальное давление непрерывно увеличивается с повышением возраста (см. рис. 1).
Правда, почти всегда это касается исключительно систолического артериального давления. Соответственно, частота систолической гипертонии увеличивается с возрастом. Высокое давление в пожилом возрасте может быть и проявлением атеросклероза, особенно при повышенном систолическом и нормальном или даже пониженном диастолическом артериальном давлении. Тем не менее, повышенное давление остается заболеванием в любом возрасте, и его необходимо лечить и у пожилых людей, т. е. у тех, кто старше 65 лет. Как показали многочисленные исследования, проводившиеся в 90-е годы, гипертония в пожилом возрасте успешно поддается лечению, что проявляется в снижении частоты инфарктов миокарда и успехе профилактики сердечной недостаточности. Сегодня, таким образом, поддаются лечению гипертоники в возрасте 80 лет и старше. Так как организм пожилых людей часто очень чувствителен к различным препаратам, для пациентов этой возрастной группы особенно рекомендованы способы немедикаментозного лечения.
При постановке диагноза и назначении терапии данные измерения артериального давления врачом по-прежнему являются решающим аргументом. Измерение давления всегда должно проводиться в спокойном состоянии, т. е. после примерно 5-минутного пребывания в положении сидя. Для достижения максимально возможной воспроизводимости при самостоятельном измерении давления процедура должна проводиться в одно и то же время дня, например по утрам после пробуждения или по вечерам перед ужином.
Дома можно измерять давление и в особых ситуациях, например после физических нагрузок, во время волнения или во время головокружения и головных болей, чтобы иметь более подробное представление об индивидуальных особенностях изменения давления. Как уже было сказано, повышение артериального давления является типичной стрессовой реакцией, которая возникает очень быстро и относительно просто фиксируется при самостоятельном измерении давления.
Измерение у врача
При первом визите к врачу давление необходимо измерить на обеих руках. Если при этом будут получены большие различия, необходимо искать возможное сужение сосудов со стороны той руки, где давление получилось ниже. Независимо от того, какова причина, лежащая в основе различий между двумя сторонами, давление крови всегда измеряется на той руке, на которой были получены более высокие показатели. В ходе наблюдения за лечением врач должен измерять давление регулярно. При успешном ходе лечения контрольные измерения могут проводиться с интервалом в 3–6 месяцев.
Получаемые при измерении у врача значения давления в среднем несколько выше, чем при самостоятельном измерении давления дома. Из этого следует, что артериальное давление может значительно колебаться в течение нескольких часов, так что даже в первой половине дня между самостоятельно измеренным давлением и давлением, измеренным врачом, может получиться значительная разница. Эта разница в большинстве случаев всегда находится в пределах колебаний нормы, но каждый раз удивляет пациентов, а в некоторых случаях даже вызывает сомнение в правильности полученных результатов. Самой лучшей и объективной методикой измерения артериального давления является 24-часовое амбулаторное измерение, но оно не может проводиться каждым врачом.
Мой риск заболеть гипертонией
Пожалуйста, обведите кружочком цифры, соответствующие вашим данным, и подсчитайте количество баллов. Так вы можете узнать о вашей индивидуальной предрасположенности и личном риске, связанном с возникновением гипертонии. Обратите внимание на разный вклад отдельных факторов в повышение давления, выраженный в различающемся количестве баллов.

Рис. 11: Вероятность гипертонии / риск гипертонии
Ключ
• до 50 баллов — вероятность гипертонии невелика/ низкий риск
Рекомендация: контролировать давление по случаю, сохранять здоровый образ жизни
• 50-100 баллов — реальный риск развития гипертонии
Внимание: чаще контролируйте давление и при особенно высоких баллах начинайте принимать меры
• 100–200 баллов — высока степень риска развития гипертонии
Изменение стиля жизни и способов поведения очень разумно и эффективно. Начните применять больше мер к тем сферам, которые принесли много баллов. Необходим контроль над давлением
• более 200 баллов — крайне высокая степень риска развития гипертонии
Срочно необходимо тотальное изменение образа жизни, способствующее успешному понижению давления. Необходим контроль над давлением
Измерение давления в аптеке
Такие измерения приемлемы, если они проводятся правильно, но учитывать их следует только как дополнение к измерениям, проводимым врачом. На основании такого измерения, особенно если оно было единственным, нельзя ставить диагноз или контролировать ход терапии.
К тому же при измерении в аптеке необходимо находиться в спокойном состоянии. Обычно для этого используются электронные аппараты, которые подвержены повреждениям, и у некоторых пациентов не удается точно определить давление. Уплотнительная манжета должна регулироваться в каждом случае индивидуально. У некоторых аппаратов, у которых рука помещается в «трубу», такая регулировка удается плохо. Если показатель сильно падает, давление должно быть проконтролировано врачом.
Самостоятельное измерение давления
Самостоятельное измерение давления особенно полезно, если гипотензивная терапия только начата или каким-то образом меняется. Его рекомендуют для контроля эффективности лечения, как медикаментозного, так и не использующего специальные препараты. Таким образом можно добиться лучшего представления об индивидуальной реакции вашего артериального давления, если измерять его чаще, в разные дни (будние, выходные или дни отпуска) и в разное время при разных обстоятельствах.
При самостоятельном измерении артериального давления в спокойном состоянии средние значения обычно ниже, чем при измерении у врача или в клинике: 135/85 мм рт. ст. (см. табл. 2).
Все измерения артериального давления по возможности нужно регистрировать в специальном журнале и при необходимости обсуждать с врачом.
При сердечной аритмии измерение давления может быть проблематичным, поэтому обсудите это с врачом.
Аппараты для самостоятельного измерения давления
Сегодня имеется множество аппаратов для самостоятельного измерения давления. Перед началом самостоятельных действий необходимо попробовать выполнить процедуру измерения давления под руководством врача и медсестры. Все аппараты, не реже одного раза в два года, должны проверяться на пригодность.
Если вы купили аппарат для самостоятельного измерения давления — вы сделали хорошее вложение в собственное здоровье.
Как и прежде, устройство, имеющее встроенный в рукав стетоскоп, пригодно для самостоятельного измерения. Имеются также автоматические приборы для измерения давления в руке, на запястье или даже на пальце. Однако самостоятельное измерение на пальце пока не очень распространено, так как техника еще недостаточно развита, и во многих случаях метод дает неточные показания.
Рис. 12–15: Аускуляторный (прослушивающий) измеритель давления с обычным прибором подходит для самостоятельного измерения давления
Проверка и регистрация состояния прибора для самостоятельно го измерения давления должна проводиться регулярно и фиксироваться в журнале тестирования товаров.
Итак, я измеряю себе давление
Измерение с уплотнительной манжетой: при наложении уплотнительная манжета должна быть пустой, тесно прилегать к руке и располагаться примерно на два сантиметра выше сгиба локтя. У современных аппаратов на манжете нанесен маркер, так что они легко могут быть помещены на нужное место. Измерение должно производиться в расслабленной позе, причем рука должна лежать на столе или на подлокотнике кресла. При измерении осциллографическим прибором (в котором не используется микрофон) рука может свободно висеть. Измерение артериального давления должно производиться примерно на высоте сердца (что примерно соответствует нижнему краю грудины).
На аускуляторном (прослушивающем) приборе микрофон находится на нижнем конце манжеты. Для уравновешивания его нужно поддерживать на руке на высоте сердца несколько впереди себя (положив руку на стол или подлокотник), в то время как при осциллометрическом методе измерение давления осуществляется через всю манжету.
Информация, касающаяся управления аппаратом и наполнения его воздухом, содержится в прилагаемой к нему инструкции по применению.
Измерение на запястье: при измерении давления на запястье необходимо быть еще внимательнее к тому, чтобы запястье располагалось примерно на высоте сердца. Поэтому руку кладут несколько выше, чем при измерении давления с помощью рукава. Производители этих приборов поставляют в комплекте надувную подушку, на которую нужно класть предплечье.
Рис. 16: Правильная осанка и размещение прибора при самостоятельном измерении давления
Рис. 17: Правильная осанка и размещение прибора при самостоятельном измерении давления с помощью аппарата, располагаемого на запястье (измеряющего осцилляторно, т. е. без микрофона)
Рис. 18: Принцип прослушивающего измерения и объяснение значения звуковых явлений для определения систолического и диастолического давления: в верхней части рисунка представлены регулярные колебания давления в артерии, обусловленные сердечной деятельностью (артериальное давление) (см. рис. 4). Если давление в манжете медленно и непрерывно снижается (наклонная голубая линия), на сгибе локтя появляется слышимый с помощью стетоскопа характерный звук, шумы Короткова. Возникновение звука (фаза 1) соответствует тому моменту, когда фиксируется систолическое давление. В этот момент кровь снова устремляется в непроходимую до этого артерию, так как сдавливание с помощью манжеты сокращало кровоток. Диастолическое давление считывается тогда, когда звук полностью исчезает и артерия снова полностью проходима (фаза 5). В данном примере артериальное давление составляет 120/80 мм рт. ст.
Осложнения гипертонии и сопровождающие ее заболевания в значительной степени определяют выбор методов медикаментозного и немедикаментозного лечения. Различные препараты, снижающие давление, могут оказывать как благоприятное, так и неблагоприятное действие на сопутствующие заболевания. А все немедикаментозные способы снижения артериального давления оказывают на них только благоприятное воздействие.

Рис. 19: Негативные последствия гипертонии для важнейших органов (см. также рис 2)
Стадии гипертонии
• Стадия I
Поражение органов отсутствует
Средней тяжести
систолическое: 140/159 или
диастолическое: 90-99
• Стадия II
Гипертрофия сердечной мышцы на ЭКГ или ультразвуке, белок в моче, легкое снижение функции почек, отложения в сонной артерии
Средняя
систолическое: 160/179 или
диастолическое: 100-109
• Стадия III
Слабость сердечной мышцы, почечная недостаточность, инсульт, инфаркт миокарда, расширение аорты (аневризма аорты), изменения глазного дна
Тяжелая гипертония
систолическое: > 180 или
диастолическое: >110
• Заболевания сердца
Причины гипертонии находятся не в сердце, но сердце всегда страдает от гипертонии. Особенно сильно поражается сердечная мышца. Чтобы противостоять высокому давлению в сосудах, она утолщается, что ведет к ослаблению сердечной функции и возрастанию потребности сердца в кислороде. Это может проявляться у пациентов в виде одышки и стенокардии, особенно при физическом напряжении. В этом случае говорят о гипергензивном сердечном заболевании. По мере увеличения срока заболевания слабость сердечной мышцы прогрессирует. Это наиболее частая причина возникновения сердечной недостаточности, особенно в пожилом возрасте. Благодаря успешному снижению повышенного давления, лечению, снимающему нагрузку на сердце, развитие сердечной недостаточности можно предотвратить.
Гипертония, как и курение, может привести к поражению коронарных сосудов сердца и ишемической болезни сердца. При этом вследствие снижения кровоснабжения нарушения работы сердечной мышцы прогрессируют вплоть до инфаркта миокарда.
• Заболевания почек
Не многие знают, что гипертония является наиболее частой причиной заболеваний почек и почечной недостаточности. С другой стороны, первичные заболевания почек самой различной природы (например, воспалительные) часто связаны с гипертонией.
Особенно опасным для почек является сочетание гипертонии и диабета. При этом особенно важно уделить особое внимание лечению повышенного давления и его коррекции. В качестве немедикаментозной профилактики почечных заболеваний следует назвать, в первую очередь, ограничение потребления поваренной соли и белков. При прогрессирующем ухудшении почечной функции необходимо также ограничить потребление калия (рецепты см. в главе 5).
• Инсульт
В развитии инсульта гипертония является важнейшим и наиболее распространенным фактором риска. Наш мозг крайне чувствителен к повышенному давлению. Мозговые нарушения, вызванные давлением и проявляющиеся в угнетении таких важнейших функций, как способность к концентрации, память и т. д., могут быть предотвращены, если артериальное давление держится в пределах нормы.
Худшими последствиями гипертонии являются кровоизлияние в мозг (разрыв сосудов мозга), что приводит к инсульту и тяжелой умственной неполноценности.
• Заболевания сосудов (ангиопатии)
Кальциноз кровеносных сосудов (атеросклероз) всего организма в целом и в отдельных органах (мозг, сердце, почки и т. д.) является причиной большинства случаев инсульта, инфаркта миокарда и отказа почек.
Сопутствующие заболевания
• Сахарный диабет
Диабет типа 2 во взрослом возрасте является типичным общим заболеванием, как и гипертония или нарушение липидного обмена. Хотя сахарный диабет и является наследственным заболеванием, т. е. предрасположенность к заболеванию часто передается от родителей к детям, непосредственными факторами возникновения заболевания являются избыточный вес, неправильное питание и недостаток движения.
При одновременном возникновении гипертонии и диабета наряду с другими органами особенно сильно страдают капилляры глаз и почек. При продолжительной болезни возможна полная слепота и отказ почек. Однако известно, что последовательное лечение может минимизировать эту угрозу, особенно если своевременно начата гипотензивная терапия.
При сахарном диабете необходимо постоянно контролировать давление и определять его точнее, чем в обычных случаях.
• Гипертоники в 35 % случаев также страдают диабетом.
• Диабетики должны регулярно измерять артериальное давление.
• Давление не должно превышать 130/80 мм рт. ст.
• К такой цели терапии нужно стремиться. При немедикаментозном лечении пациентов с избыточным весом на первом месте всегда стоит снижение веса вместе с установлением правильного режима питания.
• При диабете I типа давление, по возможности, не должно превышать 120/80 мм рт. ст.
• Дети диабетиков должны внимательно следить за своим весом и питанием.
• Нарушение жирового обмена
Нарушение жирового обмена является важным фактором возникновения инфаркта миокарда. И здесь необходимо обратить внимание на повышенное содержание холестерина в крови. Наряду с генетически обусловленными нарушениями жирового обмена, которыми могут обладать и люди с нормальным весом, большинство нарушений жирового обмена бывает вызвано избыточным весом и повышенным потреблением животных жиров и алкоголя.
Немедикаментозное лечение осуществляется путем снижения веса при его избыточности и коррекции потребления жиров в системе питания, что является очень действенным и часто достаточным для нормализации концентрации липидов в крови. Физические упражнения помогают снизить вес и повысить уровень «хорошего» холестерина (холестерин высокой плотности), оказывают позитивный эффект при заболеваниях сердечного кровообращения.
Гипертония в сочетании с повышенным уровнем «вредного» холестерина (холестерина низкой плотности) означает повышенную опасность для коронарных сосудов сердца. Немедикаментозное лечение при обоих заболеваниях выглядит сходно и может нормализовать как артериальное давление, так и концентрацию холестерина. Это лечение охватывает:
• снижение веса
• изменение жиров в рационе питания
• спорт и подвижность
• Избыток мочевой кислоты
Избыток мочевой кислоты в крови может привести к развитию такого болезненного заболевания, как подагра, но при этом не является самостоятельным фактором риска развития сердечно-сосудистых заболеваний.
Тем не менее, в сочетании с другими факторами риска мочевая кислота представляет опасность для сердца и сосудов. Повышенное количество мочевой кислоты в крови является чувствительным индикатором того, что в структуре питания человека значительно превышены нормы потребления мяса и алкоголя. Избыток мочевой кислоты часто встречается при гипертонии. Нередко это явление оказывается следствием медикаментозной терапии диуретиками (мочегонными средствами).
Гипертоники храпят чаще, чем люди с нормальным давлением, поэтому те, кто храпит, должны измерить свой уровень давления, если он им еще неизвестен. Они также чаще обладают избыточным весом и чаще подвержены инфарктам и инсультам. Мужчины намного чаще храпят, чем женщины. У них может возникать опасная кислородная недостаточность, так как во время храпа появляются дыхательные паузы (апноэ), которые длятся 10 секунд и дольше и могут быть довольно частыми. В этом случае говорят о синдроме временной остановки дыхания во время сна.
При этом из-за экстремального расслабления дыхательной мускулатуры верхние дыхательные пути временно преграждаются, блокируются. Храп часто связан с повышенной усталостью или вынужденным сном в дневное время. Страдающие храпом люди чувствуют себя в течение дня раздраженными, невыспавшимися и расстроенными. При возникновении всех этих симптомов необходимо проконсультироваться у врача.
Для пациентов с синдромом временной остановки дыхания во время сна особенно важно хорошо отрегулировать давление.
Важнейшим и наиболее эффективным лечением для них при избыточном весе является его снижение: артериальное давление понизится, и храп, как и перерывы в дыхании, уменьшится или пройдет. Возможно, следует пройти соответствующее обследование в лаборатории сна и провести ночное измерение уровня кислорода.
Пациенты с синдромом временной остановки дыхания во время сна часто больны гипертонией. При этом часто наблюдается значительное повышение давления в ночное время. Храп и ночные перерывы в дыхании можно предотвратить или смягчить благодаря следующим процедурам:
• снижение веса
• отказ от алкоголя и только легкий ужин
• сон на боку, а не на спине
• свежий воздух, например прогулка перед сном
Повышенное артериальное давление во время беременности — это риск для матери и ребенка, поэтому гипертонию, безусловно, необходимо лечить. Причиной чаще всего являются уже имеющаяся эссенциальная гипертония или специфические заболевания беременности, связанные с повышением артериального давления (токсикоз беременности, эклампсия).
Во время беременности особенно важно, чтобы давление не превышало значений 140/90 мм рт. ст. Наряду с медикаментозном лечением важны следующие немедикаментозные мероприятия:
• следует избегать слишком сильного увеличения веса рекомендуется щадящий режим физической нагрузки и покой
• регулярный контроль артериального давления в период беременности
До недавнего времени расстройству половой функции у гипертоников уделялось слишком мало внимания. Сегодня известно, что независимо от медикаментозного лечения нарушения сексуальной функции возникают у гипертоников чаще, чем у людей с нормальным давлением. Нарушения могут проявляться по-разному, например, в уменьшении сексуальной потребности (либидо) или снижении сексуальных сил (потенции). Истинная роль повышенного давления в этих нарушениях пока не установлена. Вероятно, важную роль здесь играют сосудистые нарушения, а опосредованно — и гипертония. Из этого следует, что препараты, понижающие давление, могут различными способами подавлять сексуальную функцию. Это касается не всех пациентов и проявляется с различной силой при использовании различных лекарственных средств. Однако для некоторых пациентов данный факт должен оказаться веской причиной для того, чтобы отдать предпочтение немедикаментозному снижению давления. Вообще, нужно отметить, что благодаря успешному лечению высокого давления может быть достигнуто и улучшение сексуальной функции.
Низкое артериальное давление может быть неприятным, если оно приводит к головокружениям при вставании и наклоне, однако его редко относят к серьезным заболеваниям. В отличие от высокого давления, низкое давление не приводит к ограничению ожидаемой продолжительности жизни. Медикаментозная терапия низкого артериального давления необходима крайне редко.
Только в очень редких случаях у гипертоников, получающих терапию, возникает чрезмерно низкое давление, которое ведет к недомоганиям. Целью терапии гипертонии служит достижение более низких значений давления.
Существенное снижение артериального давления к началу терапии в начальной фазе лечения может вызвать субъективные жалобы. которые по большей части исчезают, когда пациент привыкнет к более низкому, т. е. нормальному давлению.
Ни в коем случае нельзя при «низком» давлении самостоятельно отменять прием медикаментов.
Гипотензивные средства, особенно в начальной фазе терапии, могуч привести к слишком сильному снижению давления и вызывать головокружение. Они чаще всего устраняются благодаря физическому движению. Если головокружения в момент подъема с кровати слишком интенсивны, рекомендуется вставать очень медленно и поэтапно, например, сначала сесть на кровати и встать на ноги только после небольшой паузы. Это особенно актуально для пожилых пациентов, в период после завтрака, поскольку принятие вертикального положения в этот момент может привести к довольно существенному падению давления.
 ТЕЛЕГРАМ
ТЕЛЕГРАМ Книжный Вестник
Книжный Вестник Поиск книг
Поиск книг Любовные романы
Любовные романы Саморазвитие
Саморазвитие Детективы
Детективы Фантастика
Фантастика Классика
Классика ВКОНТАКТЕ
ВКОНТАКТЕ